¿Cuál es el mejor tratamiento para COVID-19?
Aunque por ahora no existe un tratamiento antiviral específico para COVID-19, los sanitarios suelen emplear varios fármacos de forma experimental y/o con uso compasivo

La infección por el nuevo coronavirus SARS-CoV-2[contexto id=”460724″] ya se ha extendido por todo el mundo. La cuestión es, ¿cómo se trata? ¿Hay unanimidad en cuanto al modo de abordarla por parte de los sanitarios? ¿Funcionan los antivirales disponibles?
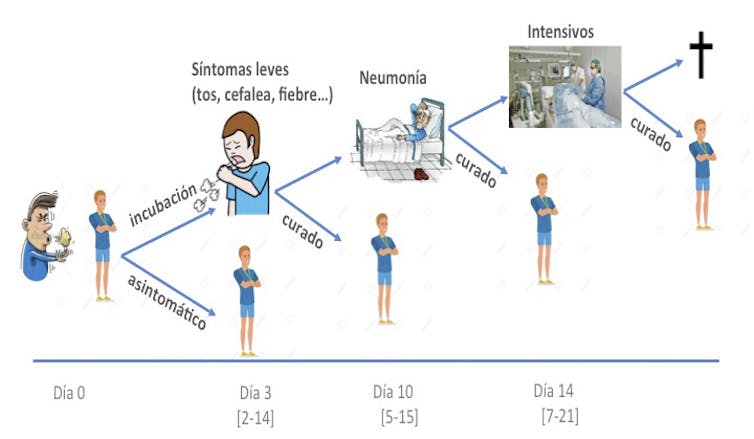
Antes de entrar en materia, conviene repasar algunas cifras. Aunque la mortalidad global por COVID-19 está por debajo del 2%, es frecuente que adquiera cierta gravedad en ancianos y personas con enfermedades crónicas. Recordemos que cerca de un 20% de la población europea tiene más de 65 años. Alrededor de un 20% de estos pacientes desarrollan neumonía una semana después de comenzar a tener síntomas (típicamente tos, fiebre, fatiga, cefalea y mialgias).
Por otro lado, se calcula que hasta un 25% de los pacientes sintomáticos muestra concentración baja de oxígeno en sangre (menos del 95%-97%). Y eso implica que se requiere hospitalización y aporte de oxígeno a mayor concentración con mascarilla ventilatoria.
¿Cuántos acaban ingresando en unidades de cuidados intensivos? En torno al 20% de los que tienen síntomas, la mitad de los cuales desarrollan síndrome de distrés respiratorio y requieren ventilación mecánica con intubación y un respirador. La mortalidad en intensivos por COVID-19 está en torno al 50%.
¿Por qué es tan contagioso el nuevo coronavirus?
Durante este mes de marzo en España, la mayoría de pacientes que sufrían cuadros respiratorios ha dado positivo para SARS-CoV-2. Hasta cierto punto, es sorprendente la extraordinaria transmisibilidad del SARS-CoV-2. Se ha postulado que la proteína de la envuelta viral denominada S (“spike”) es activada de una forma exclusiva por otra proteína humana conocida como furina. Esta propiedad única potenciaría la unión del virus al receptor de la angiotensina II, que exhiben las células de los alveolos pulmonares.
Más recientemente hemos sabido que el receptor del SARS-CoV-2 no sólo está presente en las células de los alveolos pulmonares, sino también en la lengua. No es un hallazgo baladí. Entre otras cosas porque explicaría al menos cuatro aspectos del virus que traen de cabeza a los científicos: i) la alta susceptibilidad a la infección; ii) la elevada transmisibilidad con la tos o simplemente al hablar; iii) la pérdida del gusto –disgeusia– y del olfato –anosmia– que a menudo experimentan los pacientes; y iv) la inflamación de la lengua que manifiestan muchos enfermos.
Tratamientos experimentales frente a COVID-19
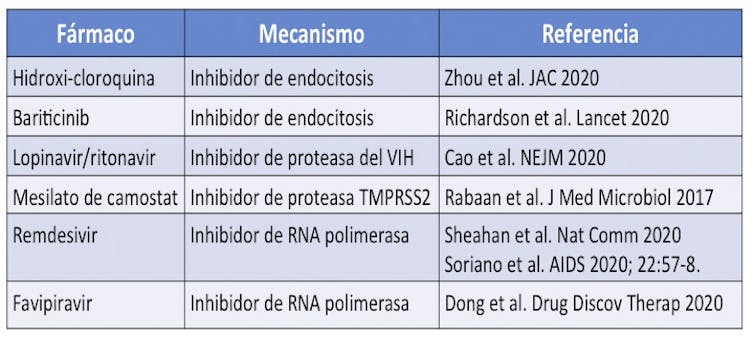
Aunque por ahora no existe un tratamiento antiviral específico para COVID-19, los sanitarios suelen emplear varios fármacos de forma experimental y/o con uso compasivo. Entre ellos se suele recurrir con frecuencia a un antirretroviral utilizado antes frente al VIH, el lopinavir/ritonavir (Kaletra®). Sin embargo, de momento no ha demostrado efectividad y tiene un elevado riesgo de interacciones con otros medicamentos, además de poder producir molestias abdominales y diarrea.
Otros antivirales en estudio para tratar la infección por SARS-CoV-2 son el remdesivir y el favipiravir. En cualquier caso, los antivirales generalmente sólo tienen una ventana estrecha de actividad, dado que la mayoría de casos sintomáticos de COVID-19 se autolimitan en 7-10 días. Ocurriría como con el oseltamivir en la gripe, que únicamente acorta los días de enfermedad, siempre y cuando se dé temprano. La parte positiva es que los antivirales podrían reducir el riesgo de progresión a formas graves de COVID-19.
Terapia triple a domicilio
Para los pacientes sintomáticos de edad inferior a 60 años, ausencia de ahogo y con acompañamiento familiar, la evolución de la enfermedad puede hacerse en el domicilio, con tratamiento sintomático y controles médicos telefónicos periódicos. Esta medida para los casos leves evita aglomeraciones en servicios sanitarios y el contagio. Además, permite mejorar la atención a los que más lo necesitan.
La fiebre y la tos deben combatirse con tratamiento sintomático esto es, hidratación abundante y paracetamol, 1 comprimido 500mg-1g cada 6-8h.
La hidroxicloroquina es un medicamento que se ha utilizado frente a la malaria y que ha demostrado dos propiedades de interés frente al COVID-19. Por un lado, parece tener un efecto antiviral, disminuyendo la replicación viral tras la endocitosis en las células infectadas. Por otro lado, la hidroxicloroquina actúa como anti-inflamatorio bloqueando la activación de macrófagos y linfocitos T. De este modo, aminora la tormenta de citoquinas pulmonar que desencadena la infección viral.

En respuesta a la infección viral pulmonar, se produce un exudado inflamatorio en los alveolos del pulmón. Puede haber sensación de falta de aire (disnea). Junto a la tos, puede aparecer expectoración mucopurulenta. Por eso a medida que pasan los días aumenta el riesgo de sobreinfección bacteriana. En estos casos, la prescripción de antibióticos puede ser beneficiosa. Una buena opción es recurrir a la azitromicina con una pauta de 1 comprimido de 500 mg diario durante 3 días. Otra alternativa es levofloxacino, en dosis de 1 comprimido diario de 500 mg durante 7 días.
Por supuesto, esta terapia triple a domicilio debe hacerse bajo supervisión médica. Desde casa, las nuevas tecnologías permiten una interacción directa y útil entre médico y paciente, una alternativa válida a la entrevista presencial en estos momentos. Pero al paciente le debe quedar claro que, si la disnea empeora o aparecen otros síntomas, debe acudir a urgencias o a un centro médico.
Este artículo fue publicado originalmente en The Conversation. Lea el original.
![]()

